Glioblastoma multiforme
Glioblastom (GBM) er den vanligste av de primære ondartede hjernesvulstene hos voksne. Den betegnes også som WHO grad 4 astrocytom,[trenger referanse] og ble tidligere kalt glioblastoma multiforme. Glioblastom tilhører en gruppe hjernesvulster som kalles høygradige gliomer. Høygradige gliomer deles i fire undertyper: glioblastom, anaplastisk astrocytom, anaplastisk oligodendrogliom og anaplastisk oligoastrocytom. Glioblastom er den hyppigste undertypen av høygradig gliom og har også dårligst prognose. Hvert år får ca. 200 norske pasienter over 15 år diagnosen høygradig gliom [1].
| Glioblastom | |||
|---|---|---|---|
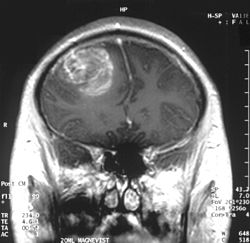 Koronal MR med kontrast som viser et glioblastom WHO grade IV hos en 15 år gammel gutt | |||
| Område(r) | Neuroonkologi | ||
| Ekstern informasjon | |||
| ICD-10-kode | C71 | ||
| ICD-9-kode | 191 | ||
| ICD-O | 9440/3 | ||
| OMIM | 137800 | ||
| DiseasesDB | 29448 | ||
| eMedicine | neuro/147 | ||
| MeSH | D005909 | ||
Mennesker i alle aldre kan utvikle astrocytomer, men de er vanligst blant voksne og insidensen øker med alder. Median alder ved diagnose høygradig gliom er ifølge det norske kreftregisteret 62 år[2]. De vanligste symptomene ved høygradige gliomer er fokale nevrologiske utfall, epileptiske anfall og trykksymptomer som hodepine og kvalme. Glioblastom er assosiert med både høy morbiditet og mortalitet. Nærmest alle pasienter med høygradige gliomer opplever tilbakefall og dør som følge av sykdommen. Det finnes per i dag ingen kurativ behandling av glioblastom. Til tross for kirurgi, strålebehandling og cellegift, er median overlevelse for hele pasientgruppen med glioblastom fremdeles i 12 måneder. Prognosen er dårlig, med en femårsoverlevelse på 6,1 % [3].
Pasientene må undersøkes med magnettomografi (MR) og diagnosen bekreftes ved biopsi. Standard behandling er kirurgisk reseksjon hvis mulig, etterfulgt av strålebehandling alene eller i kombinasjon med kjemoterapi (temozolomid). Høygradige gliomer infiltrerer omkringliggende hjernevev, og hensikten med kirurgi er, foruten å verifisere diagnosen, å fjerne så mye av svulsten som mulig uten å påføre pasienten nye eller økte nevrologiske utfall[4]. Ved hjelp av funksjonell MR (eller mer presist blood-oxygenation-level-dependent functional magnetic resonance imaging) og diffusjon tensor traktografi (DTT) kan en henholdsvis kartlegge viktige områder i hjernens grå og hvite substans før operasjonen. Disse undersøkelsene utføres som regel når svulster ligger i nær relasjon til ekstra følsomme områder av hjernen (for eksempel språkområder og viktige områder for bevegelse). Under operasjonen benyttes ofte et avansert navigasjonssystem som nyttiggjør tredimensjonale preoperative MR-bilder, dette kan suppleres med ultralydavbildning, fluroescence eller MR under selve operasjonen [5]. Dette navigasjonssystemet gjør at nevrokirurgen til en hver tid kan se posisjonen til sine instrumenter i forhold til hjernen og svulsten. Dersom svulsten ligger i eller helt inntil deler av hjernen med viktige funksjoner som språk eller bevegelse kan operasjonen utføres med pasienten våken under deler av operasjonen.
Høy alder, svekket preoperativ funksjonsstatus (i faglitteraturen angitt med Karnofsky Performance Status) og subtotal reseksjon er negative prognostiske faktorer ved glioblastom og må tillegges vekt i valg av behandling og oppfølging [6]. Det overordnete målet med behandling er å ivareta pasientenes livskvalitet [7]. Høy alder er spesielt en sterk og uavhengig negativ prognostisk faktor for pasienter med glioblastom [8]. Selv om det har vært en betydelig økning i behandlingsinnsatsen for glioblastom de siste 20 årene, har gevinsten i den eldste aldersgruppen over 70 år vært begrenset. Prognosen for de eldste er fremdeles svært dårlig til tross for multimodal behandling.
Referanser
rediger- ^ Storstein A, Helseth E, Johannesen TB, Schellhorn T, Mørk S, van Helvoirt R. «High-grade gliomas in adults». Tidsskr Nor Laegeforen. PMID 21304572.
- ^ Storstein A, Helseth E, Johannesen TB, Schellhorn T, Mørk S, van Helvoirt R. «High-grade gliomas in adults». Tidsskr Nor Laegeforen. PMID 21304572.
- ^ Storstein A, Helseth E, Johannesen TB, Schellhorn T, Mørk S, van Helvoirt R. «High-grade gliomas in adults». Tidsskr Nor Laegeforen. PMID 21304572.
- ^ Gulati S, Jakola AS, Nerland US, Weber C, Solheim O. «The risk of getting worse: surgically acquired deficits, perioperative complications, and functional outcomes after primary resection of glioblastoma.». World Neurosurg. PMID 22251506.
- ^ Berntsen EM, Gulati S, Solheim O, Kvistad KA, Torp SH, Selbekk T, Unsgård G, Håberg AK. «Functional magnetic resonance imaging and diffusion tensor tractography incorporated into an intraoperative 3-dimensional ultrasound-based neuronavigation system: impact on therapeutic strategies, extent of resection, and clinical outcome.». Neurosurgery. PMID 20644410.
- ^ Helseth E, Meling T, Lundar T, Scheie D, Skullerud K, Lote K, Unsgård G, Kloster R, Langmoen IA, Wester K. «Intracranial tumors in adults». Tidsskr Nor Laegeforen. PMID 12643056.
- ^ Jakola AS, Gulati S, Weber C, Unsgård G, Solheim O. «Jakola AS, Gulati S, Weber C, Unsgård G, Solheim O». PLoS One. PMID 22174842.
- ^ Gulati S, Jakola AS, Johannesen TB, Solheim O. «Survival and Treatment Patterns of Glioblastoma in the Elderly: A Population-based Study.». World Neurosurg. PMID 22381305.
Eksterne lenker
rediger- (en) Glioblastoma – kategori av bilder, video eller lyd på Commons
- (en) Glioblastoma – galleri av bilder, video eller lyd på Commons